¿Qué es el síndrome del piramidal?
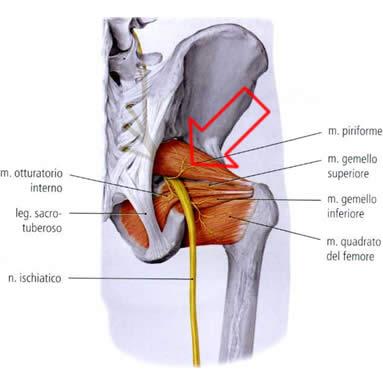
El síndrome del piramidal es una patología en la que el nervio ciático se comprime en su paso entre el músculo piramidal (también llamado músculo piriforme) y el músculo gemido superior.
Anatomía / Biomecánica
El músculo piramidal se encuentra en la zona más profunda de los glúteos, bajo el glúteo mayor. El músculo piramidal es uno de los 6 rodadores cortos externos de la cadera. Además, ayuda a la separación de la cadera cuando está se encuentra en flexión de 90º. Se extiende entre el sacro y el trocánter mayor del fémur, siendo responsable de estabilizar la articulación de la cadera y mover el músculo en varias direcciones.
El músculo piramidal está inervado por el nervio ciático (S1-S2). Además, se encuentra irrigado por las arterias glútea superior e inferior, así como por la arteria pudenda interna.
Examen físico, ¿cómo se valora el síndrome piramidal?
Para valorar la existencia de un síndrome piramidal, lo primero que haremos será recoger todos los datos que nos aporte el paciente. Si atendemos a la sintomatología típica de esta afectación, podemos observar que:
- Suele haber un dolor profundo en el glúteo que «viaja» hasta la cara posterior del muslo, similar al dolor de una ciática. Normalmente este dolor no suele sobrepasar la rodilla.
- Este dolor tampoco suele ir más allá de la parte alta del glúteo, y nunca llega a generar dolor lumbar.
- Puede acompañarse de parestesias.
- El dolor suele producirse al andar, sobretodo cuando el paciente anda durante mucho tiempo y/o estar sentado de forma prolongada.
Partiendo de estos síntomas, el fisioterapeuta procederá a hacer un diagnóstico, como comentaremos más adelante. Para realizarlo, puede apoyarse de distintas pruebas diagnósticas que pueden hacerse para corroborar o descartar este síndrome:
- Radiografías, resonancia magnética, etc. No pueden detectar si el nervio ciático está irritado en el músculo piriforme, pero pueden ayudar a excluir otras afecciones que podrían causar síntomas similares.
- Inyección de anestesia: ya sea con o sin esteroides, la inyección de anestesia puede ayudar a confirmar si el músculo piriforme es el causante de los síntomas.
- Maniobra de Freiberg: realización de una rotación interna de la cadera forzada.
- Maniobra de Pace y Nagle: Se examina la resistencia hacia la rotación externa y la abducción de la cadera.
- Maniobra de Beaty: Flexionar y abducir el músculo durante unos segundos.
¿Cuál es la causa?
Esta patología se produce porque el recorrido del nervio ciático pasa pegado entre dos músculos. En la gran mayoría de los casos, es el músculo piramidal el que provoca los síntomas, normalmente cuando este músculo tiene contracturas, acortamiento o hipertrofia, ya que puede producir una compresión directa sobre el nervio.
Aunque con lo que acabamos de decir, parece fácil que se produzca, pero en verdad siempre tiene que existir varios factores que predispongan su aparición. El nervio ciático es una estructura muy fuerte y resistente, que para lesionarla se debe ejercer una gran presión o al menos bastante mantenida.
Los factores que favorecen su aparición son:
- Pasar mucho tiempo sentado.
- Malas posiciones mantenidas.
- Cruzar las piernas en exceso y de manera mantenida.
- Debilidad del gluteo medio.
- Operaciones de cadera. Sobre todo durante los primeros meses, al haber cortado parte de la musculatura.
- Alteraciones en la biomecánica.
- Desbalances musculares. Esto significa que existe grupos musculares como los cuádriceps que son mucho más fuerte que los glúteos. Al realizar actividad deportiva con este desnivel muscular, el débil o el más fuerte se sobrecargaran para compensar, creando contracturas.
- Sobreentrenamiento o no descansar suficiente tras la realización de actividad deportiva.
- Disfunciones pélvicas o sacras.
- Cirugías en la región abdominal.
Síntomas y diagnóstico del síndrome del piriforme
¿Cuáles son los síntomas del síndrome piramidal?
Los principales síntomas en un síndrome piramidal se pueden confundir fácilmente con una ciática común, pero tienen ligeras diferencias. Mientras que en la ciática común es dolor se focaliza en la zona lesionada y puede irradiarse hasta los pies, el síndrome no actúa
- Dolor en la zona glutea, que puede irradiar hacia espalda o bajar hacia la pierna.
- Dolor que baja por la parte posterior del muslo, pantorrilla y pie (tipo ciática)
- Dolor al subir escaleras o pendientes
- Aparición, en ocasiones, de parestesias.
- Dolor al andar durante mucho tiempo y/o estar sentado mucho tiempo.
- Rango de movilidad reducido en la articulación de la cadera
¿Cuánto tiempo duran los síntomas?
En cuanto el nervio se lesiona, al tener tantas capas, la inflamación que produce el dolor, puede durar mucho tiempo.
Cuando la patología es producida por una estructura que comprime al nervio, lo primero que hay que hacer es hacer que está deje de comprimirlo. Aún así, el dolor es normal que persista debido a la inflamación que se haya creado debido a la lesión. El cuerpo tiene que terminar de eliminar la inflamación del nervio para que deje de doler.
Diagnóstico del Síndrome Piramidal
Para hacer un diagnóstico de síndrome del piriforme, solemos basarnos en la revisión de la historia clínica del paciente, un examen físico y pruebas de diagnóstico.
Habitualmente, el síndrome del piriforme se diagnostica después de descartar otras posibles afecciones. Además, podemos encontrar unos signos característicos típicos, como son:
- Amiotrofia del músculo del glúteo mayor inervado por el nervio ciático inferior.
- Dolor y rango de movilidad reducido en de la cadera.
- Dolor que baja por la parte posterior del muslo, pantorrilla y pie (tipo ciática)
- Dolor al subir escaleras o pendientes
- Aparición, en ocasiones, de parestesias.
- Dolor al andar durante mucho tiempo y/o estar sentado mucho tiempo.
Tratamiento del Síndrome del Piramidal
¿Cómo se cura el síndrome piramidal?
El tratamiento más eficaz para el síndrome piramidal es la fisioterapia. Es aun más eficaz que el tratamiento con fármacos, ya que, es mucho más efectivo relajar el músculo piramidal eliminando el exceso de presión, que aplicar simplemente una técnica analgésica temporal.
Para tratar el síndrome piramidal es muy útil el uso de terapia manual. Pero además, hay otros tratamientos eficaces como:
- Estiramientos: Son muy útiles para poder liberar el músculo
- Punción Seca: Es una técnica invasiva que consiste en «pinchar» el punto tenso activo, haciendo que pierda la tensión de manera rápida y eficaz. Puedes saber más sobre el uso y eficacia de esta técnica aquí.
- Electroacupuntura: consiste en usar corrientes que puedan aliviar y relajar el dolor de la zona.
- EPI: Es como la punción seca, pero aplicando corrientes galvánicas. En nuestro blog hemos escrito mucho sobre esta técnica, puedes saber en qué consiste y cómo se aplica aquí.
- Neurodinamia: Cuando el tratamiento progrese, podemos hacer ejercicios de neurodinamia para modular el dolor e ir reduciendo las parestesias.
El uso de ultrasonidos y electroterapia también pueden ser útiles para paliar el dolor sin generar efectos secundarios.
Como siempre, aparte del tratamiento en consulta, es muy importante seguir los consejos y ejercicios recomendados por el fisioterapeuta. Sólo de esta manera conseguiremos curar este síndrome de forma más rápida.
¿Tienes dolor de ciática y no sabes qué puedes tomar? No te pierdas nuestro último post
 Síndrome Piramidal: Causas y Tratamiento
Síndrome Piramidal: Causas y Tratamiento
 L - V: 9:00 - 19:00h
L - V: 9:00 - 19:00h