Todos conocemos o sabemos de alguien a quien le ha dado un ictus, pero, ¿sabemos realmente qué es y cómo puede afectar? ¿Qué diferencias hay entre un ictus isquémico y un ictus hemorrágico? ¿alguno de los dos es mejor que el otro?
Casi siempre que alguien tiene una enfermedad cerebrovascular, solemos llamarlo «ictus», pero en realidad hay muchos tipos de patologías cerebrales, nos encontramos con ictus, isquemias, derrames, trombosis, embolias, aneurismas…
¿Qué es un ictus?
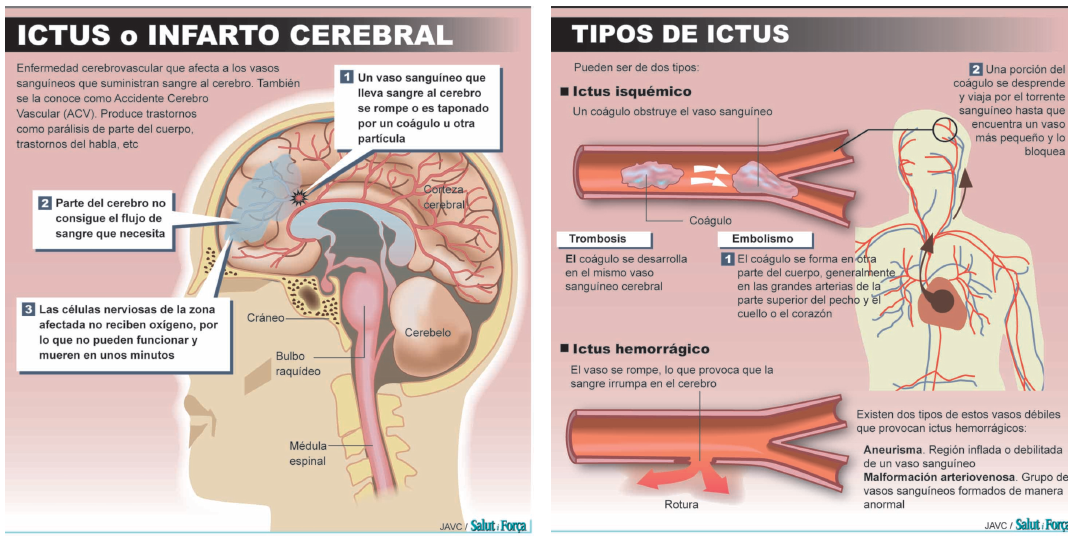
El ictus es una enfermedad cerebrovascular ocasionada por una alteración o interrupción del flujo de sangre que llega al cerebro de forma brusca. Este trastorno se genera por la rotura o el taponamiento de una arteria. Provocando, en el caso de ruptura: que una parte del cerebro se inunde de sangre y, en caso de taponamiento: que no llegue sangre a una parte del cerebro. Como consecuencia de esta alteración, las células cerebrales mueren. Hay muchos sinónimos que utilizamos para describir este tipo de ataque cerebral, entre los que podemos destacar: infarto cerebral, embolia, trombosis, apoplejía, infarto o derrame cerebral…
Este trastorno es la primera causa de muerte en las mujeres en el primer mundo y la tercera en discapacidad en adultos, con una prevalencia de más de 100.000 personas afectadas cada año en España. Es una emergencia médica que no está no tan relacionada con la avanzada edad como se tiende a pensar, ya que un 15 % de los aquejados por un ictus son menores de 45 años.
¿Hay solo ictus isquémico o ictus hemorrágico?
Como hemos dicho, los ictus pueden estar provocados por la ruptura de una arteria (el cerebro se llena de sangre), o por el taponamiento de una arteria (no llega la sangre, y por tanto el oxígeno al cerebro), de modo que podemos diferenciar dos tipos de ictus:
Ictus isquémico

Es el tipo de ictus más frecuente. Se origina por el bloqueo del flujo de la sangre en un área del cerebro por la formación de un coágulo (Masa de sangre que se forma cuando las plaquetas de la sangre, las proteínas y las células se pegan entre sí, y cuando se adhiere a la pared de un vaso sanguíneo se llama trombo), por lo que el tratamiento se centra en la disolución de este trombo para restablecer la circulación. El ictus isquémico puede ser global, si afecta a todo el cerebro, o focal si el daño se centra sólo en una zona.
Dependiendo de la causa que haya originado la interrupción del flujo sanguíneo, podemos encontrar una subclasificación de los ictus. Por ejemplo, los íctus focales pueden ser:
- Trombótico: está provocado por un trombo que se ha ido formando en una arteria relevante, hasta que la tapa.
- Embólico o cardioembólico: se produce cuando el trombo que bloquea el flujo sanguíneo viene de un sitio lejano, que ha viajado por el torrente sanguíneo. Generalmente, suele tratarse de coágulos procedentes del corazón, que se desprenden y viajan hasta encontrar un vaso con diámetro menor y lo bloquean.
- Hemodinámico: en los casos en los que la causa del fallo en el flujo sanguíneo cerebral se debe a la disminución de la presión sanguínea más que un trombo en sí mismo
- Lacunar: una lesión más pequeña en tamaño vinculada a hipertensión arterial u otros factores de riesgo, como la diabetes o la edad avanzada. Pueden tenerse numerosos ictus lacunares sin que la persona afectada lo note, lo cual es una causa de riesgo, ya que al haber más zona del cerebro muerta, si se produce un ictus más grande, es más fácil que afecte a una zona mayor.
- Causa indeterminada: el desencadenante no se revela de manera clara en las diferentes pruebas diagnósticas.
- Causa rara: se da en personas sin factores de riesgo vascular cerebral generado por enfermedad sistémica o una arteriopatía no aterosclerótica.
ICTUS TRANSITORIO: Es un tipo de ictus isquémico focal, pero que se produce durante un breve espacio de tiempo y del que se recupera la persona sin dejar secuelas. Generalmente es un aviso de que está pasando algo con nuestro sistema cerebrovascular.
Ictus hemorrágico
Es el tipo de ictus más destructivo y con mayores tasas de mortalidad, se produce por la rotura del vaso que provoca, además de la parada del flujo sanguíneo, la salida de sangre (hemorragia cerebral) con formación posterior de un hematoma en el cerebro. Por lo tanto, la zona afectada es mucho más grande y suele tener más consecuencias.
En este tipo de ictus también se habla de dos subtipos, principalmente:
– Ictus originado por una hemorragia subaracnoidea: Se produce entre el cerebro y los finos tejidos que lo envuelven. Normalmente, suele darse originarse por la rotura de un aneurisma. Es más habitual en pacientes menores de 60 años.
– Hematoma Intracerebral originado por la rotura de una arteria profunda: La sangre se colecciona dentro del parénquima cerebral (el tejido funcional del cerebro), al que daña localmente (se rompe la estructura por la invasión repentina de sangre a presión) y a todo el cerebro ya que aumenta de forma brusca el volumen dentro del cráneo, lo que lleva a una situación aguda y muy grave de hipertensión intracraneal.
Un alto porcentaje de estos casos se debe a la hipertensión arterial asociada a arterioesclerosis (que va debilitando la pared arterial, hasta que se rompe), pero también a malformaciones vasculares, patologías hematológicas, algunos fármacos, el consumo de tóxicos o tumores, entre otros factores influyentes.
¿Qué expectativas tener después de un ictus?
Es importante tener claro que las patologías cerebrovasculares suelen ser recidivantes, es decir, tienden a repetirse con el paso del tiempo. Por eso, es importante trabajar tanto con las secuelas que queden, como con los hábitos de vida para poder evitar o retrasar lo más posible la repetición de la patología.
Como hemos visto, el ictus puede afectar a cualquier zona del cerebro, y puede tener desde unas mínimas consecuencias, hasta ser fatal y provocar la muerte del paciente. Es imprescindible hacer una buena valoración de las secuelas, y comenzar a trabajar sobre ellas cuanto antes, ya que los 6 primeros meses tras el accidente cerebrovascular son los más vitales para recuperar las funciones perdidas.
Es muy importante el abordaje multidisciplinar:
- Médicos y neurólogos para tratar las secuelas físicas y cerebrales y evitar que puedan repetirse.
- Fisioterapeutas para tratar las secuelas físicas (alteración de la marcha o dificultades para caminar, parestesias, dificultades de coordinación de movimiento, alteraciones del tono muscular, etc.).
- Psicólogos y neuropsicólogos para tratar las secuelas cognitivas (alteraciones del lenguaje, memoria, razonamiento, etc.), afectivas (problemas emocionales como depresión, habilidad emocional, etc.), trabajar con la familia y ayudar al paciente a adaptarse a su nueva condición.
- Terapeutas ocupacionales para tratar las secuelas motoras.
- Trabajadores sociales.
- Logopedas.
- Enfermeros.
- Auxiliares.
- Ayudas técnicas como andadores para personas mayores, sillas de ruedas, adaptaciones en la casa, etc.
Si te ha gustado esta entrada, también te puede interesar…
 Ictus isquémico o hemorrágico ¿qué diferencia hay?
Ictus isquémico o hemorrágico ¿qué diferencia hay?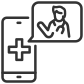
 L - V: 9:00 - 19:00h
L - V: 9:00 - 19:00h




